コウメイ:今回はアドレナリンについての勉強です。研修医になってから使う可能性が高いですのでよく理解しておきましょう。まずは問題を見てみます。
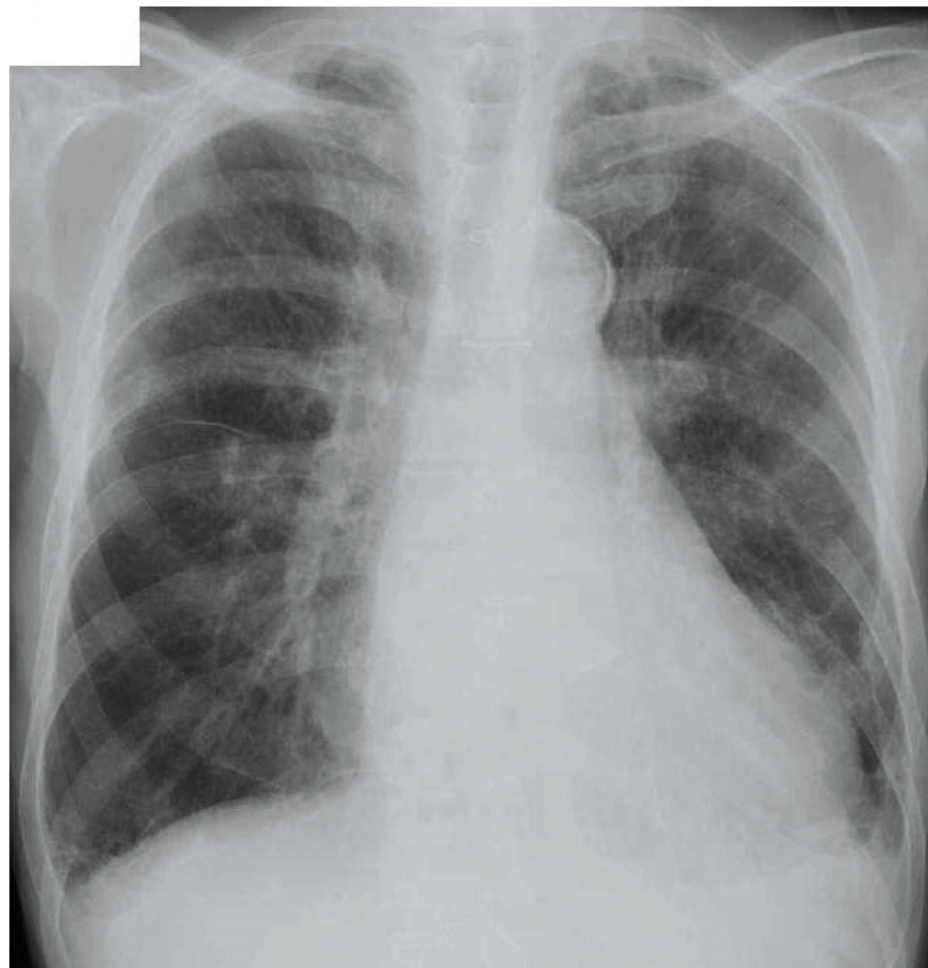
82歳の男性。呼吸困難のため搬入された。10年前に心筋梗塞を発症し、5年前に冠動脈バイパス術を受け、現在はアンジオテンシン変換酵素阻害薬とアスピリンとを服用中である。4泊5日の温泉旅行に行き3日前に帰ってきた。2日前からは身の回りのことで息切れを感じるようになり、昨晩、就寝後約2時間で突然呼吸困難、喘鳴および咳嗽が出現したため、救急車を要請した。意識は清明。脈拍112/分、不整。血圧142/88mmHg。呼吸数24/分。SpO2 95%(マスク4L/分酸素投与下)。頸静脈怒張を認める。III音を聴取し、全肺野に水泡音を聴取する。下腿に浮腫を認める。心電図で心房細動を認め心拍数は130/分である。前回検査時の心電図は洞調律で心拍数は64/分で、調律と心拍数の所見以外は変化はない。来院時の胸部エックス線写真を別に示す。
治療として適切でないのはどれか。
a 利尿薬の静注
b ジゴキシンの静注
c 塩酸モルヒネの静注
d アドレナリンの点滴静注
e 硝酸薬スプレーの舌下投与
正解はdのアドレナリンの点滴静注です。「点滴」という投与法が悪いのではなく、そもそもアドレナリンの投与はしません。アドレナリンを投与するのは心停止かショックのときだけです。本患者はどちらにも該当しません。
心停止とショックの場合とで投与法が異なります。
1)心停止の場合は1mLを静注(ワンショット)
心停止の場合はアドレナリン1mLを静注(ワンショット)します。心拍再開しなければ4〜5分毎に繰り返します。
1mLのキット製剤を使うことが多いかと思います。
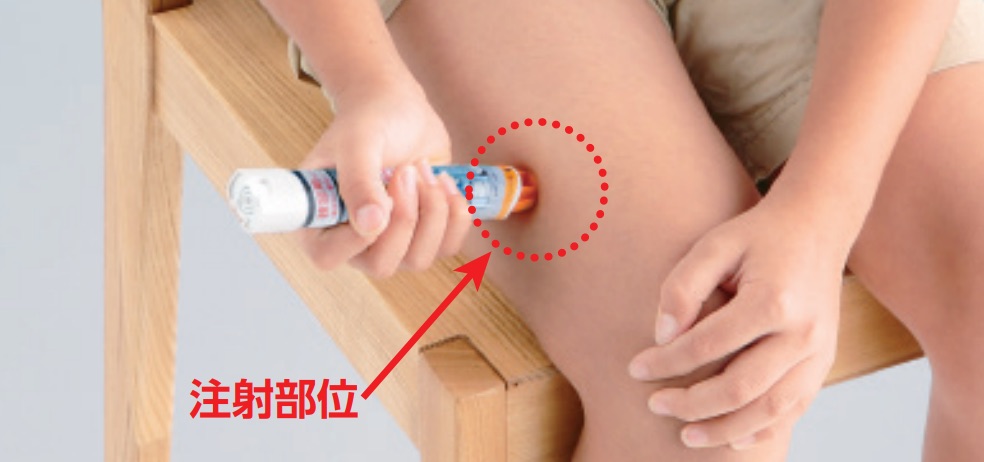
2)ショックの場合は0.3mLを筋注
アナフィラキシーや造影剤によるショックの場合は0.3mLを大腿前外側に筋注します(22Gの針がよいでしょう)。
ここで覚えておいてほしいことは、(ショックを含め)心停止以外の人にアドレナリン静注はしないということです。静注してしまうと、血圧と脈が急上昇して逆に大変なことになると思います。
※ショックの際にアドレナリンを生食で薄め持続静注する方法もあるようですが一般的ではないと思います。少なくとも慣れていない医師が投与する方法でないことは覚えておくとよいでしょう。
※本によっては筋注または皮下注と記載しているものもありますが、皮下注は効果発現に時間がかかるので筋注が優先されます。
心停止の場合とショックの場合の使い分けは必須の知識ですので必ず覚えておく必要があります。